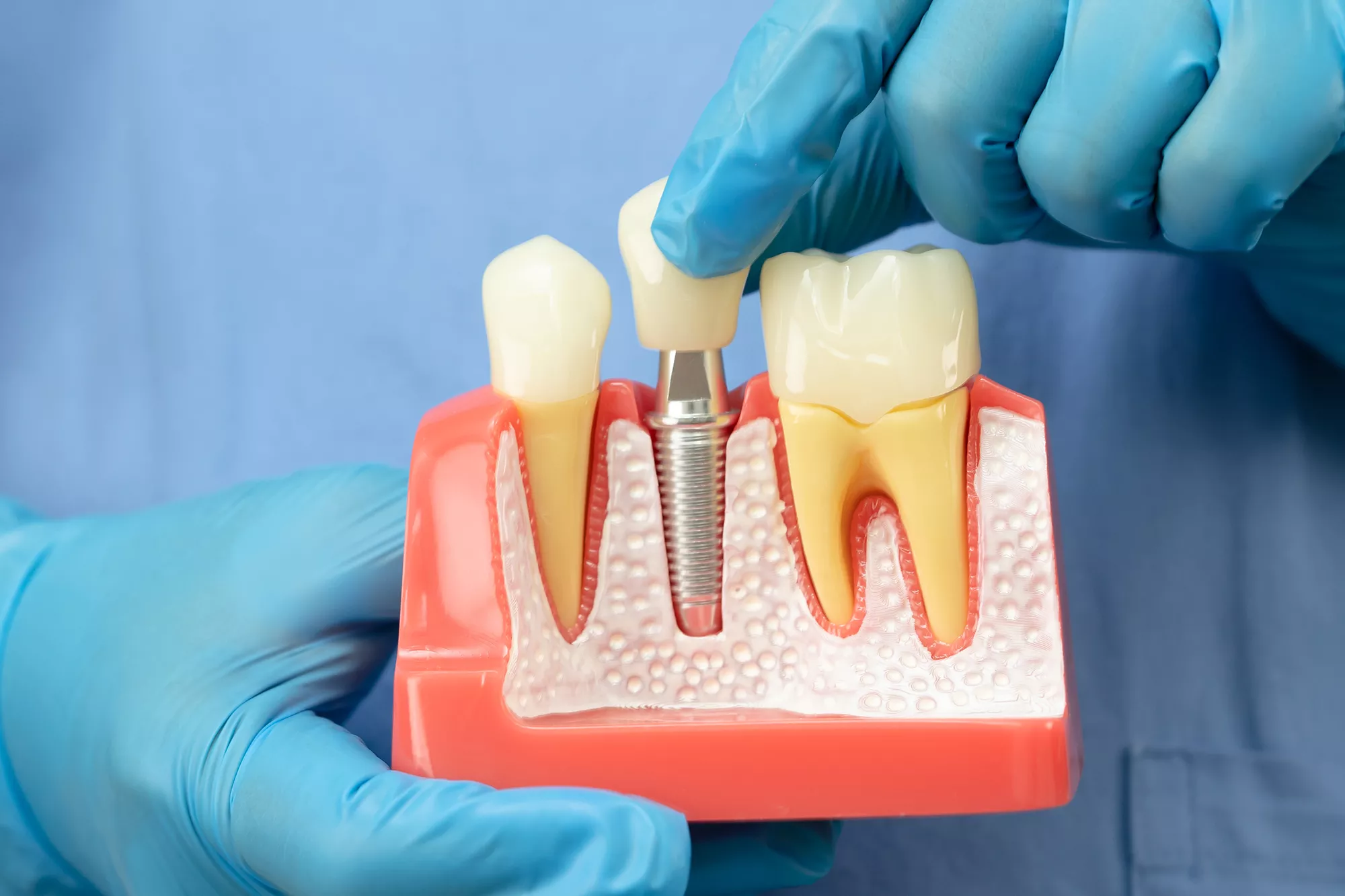
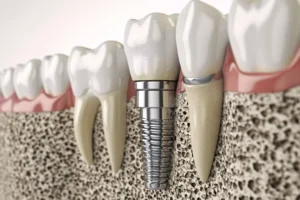
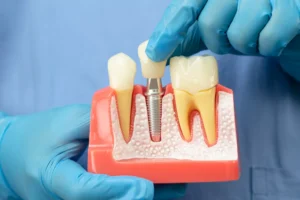
A periimplantite é uma condição inflamatória progressiva que compromete os tecidos moles e duros ao redor de implantes osseointegrados, podendo levar à perda óssea marginal e eventual falha do implante. Com o crescimento exponencial do uso de implantes dentários, especialmente em reabilitações de maior complexidade, a incidência de complicações biológicas, como a periimplantite, também aumentou significativamente. Estima-se que até 22% dos pacientes com implantes possam desenvolver a doença.
Para além dos impactos clínicos e funcionais, a periimplantite representa um desafio com implicações econômicas e reputacionais relevantes. Intervenções tardias frequentemente exigem retratamentos complexos, aumentam o custo clínico por paciente e consomem tempo que poderia ser dedicado a novos casos. Além disso, falhas não prevenidas afetam negativamente a confiança do paciente, reduzem a taxa de indicações espontâneas e podem comprometer a imagem profissional do cirurgião-dentista ou da clínica.
Neste contexto, a compreensão aprofundada dos fatores de risco, associada a estratégias de diagnóstico precoce, intervenção eficiente e protocolos de prevenção bem estruturados, torna-se indispensável. Este artigo oferece uma abordagem prática, atualizada e baseada em evidências sobre a etiologia, diagnóstico, manejo clínico e medidas preventivas para o controle efetivo da periimplantite, com foco tanto na saúde bucal do paciente quanto na sustentabilidade da prática clínica.
Etiologia e Fatores de Risco
A periimplantite é multifatorial e compartilha similaridades com a periodontite, sendo induzida principalmente por biofilme bacteriano. Os principais patógenos envolvidos incluem P. gingivalis, T. forsythia, A. actinomycetemcomitans e Fusobacterium spp. No entanto, outros fatores também desempenham papel crítico:
- Superfície do Implante: Implantes com superfícies rugosas apresentaram maior incidência de periimplantite quando comparados a superfícies lisas.
- Design protético: Perfis de emergência convexos e ângulos de perfil de emergência superiores a 30° estão associados a maior risco de perda óssea marginal e periimplantite.
- Fatores mecânicos: Sobrecargas oclusais mal distribuídas podem romper o selamento biológica e favorecer a infiltração bacteriana.
Diagnóstico
O diagnóstico precoce é fundamental para o sucesso terapêutico. Os principais critérios clínicos e radiográficos incluem:
- Sinais inflamatórios: sangramento à sondagem e supuração;
- Profundidade de sondagem >5 mm;
- Perda óssea progressiva confirmada radiograficamente;
- Comparação com radiografias basais após remodelação óssea fisiológica.
Um desafio importante é distinguir a perda óssea inicial fisiológica da patológica. A ausência de parâmetros padronizados reforça a necessidade de acompanhamento clínico e radiográfico sistemático.
Checklist Prático: Avaliação Clínica de Implantes Suspeitos de Periimplantite
A detecção precoce da periimplantite é fundamental para preservar a osseointegração e evitar a perda do implante. A seguir, apresenta-se um checklist clínico objetivo que pode ser aplicado em consultas de rotina para avaliar implantes com suspeita de inflamação periimplantar:
| Item Avaliado | Procedimento recomendado | Resultado de alerta |
| Sangramento à sondagem (BOP) | Sondagem leve em 4–6 faces do implante | Presença de sangramento em ≥1 face |
| Profundidade de sondagem | Sondagem com força ≤0,25 N | PS ≥5 mm, especialmente com BOP |
| Supuração | Compressão gengival e sondagem profunda | Presença de exsudato |
| Mobilidade do implante | Avaliação manual e radiográfica | Qualquer grau de mobilidade detectável |
| Perda óssea marginal | Comparação de radiografias seriadas padronizadas | ≥2 mm após fase de remodelação inicial |
| Exposição de roscas do implante | Inspeção visual com afastamento suave da mucosa | Visibilidade de espiras submersas |
| Presença de fatores locais predisponentes | Avaliação de contorno protético e higiene local | Sobrecontorno, acesso dificultado |
A utilização sistemática deste checklist permite padronizar a avaliação clínica, facilita o diagnóstico precoce e orienta a decisão terapêutica. É recomendável que os achados clínicos sejam registrados e acompanhados em consultas subsequentes, associando-os à documentação fotográfica e radiográfica.
Manejo Clínico
O tratamento depende da gravidade da condição. Abaixo, detalhamos abordagens com suporte em evidência científica.
1. Descontaminação da Superfície do Implante
Estudo in vitro comparou métodos de descontaminação em diferentes superfícies e demonstrou que o laser Er:YAG e a combinação de Perisolv® com ultrassom apresentaram os melhores resultados, especialmente em superfícies usinadas. Implantes que apresentam revestimento de hidroxiapatita (HA) mostraram maior dificuldade de descontaminação.

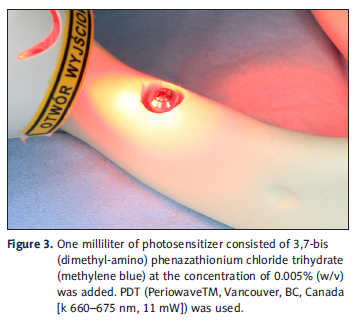
Figuras 1 a 3: Kubasiewicz-Ross P, et al. Med Sci Monit. 2020;26:e920513. DOI:10.12659/MSM.920513.
2. Terapia Antimicrobiana Tópica
O uso de antibióticos locais (doxiciclina, metronidazol) veiculados em hidrogéis ou sistemas layer-by-layer (LbL) apresenta boa promessa para terapia local, com liberação controlada em resposta a alterações de pH ou inflamação.
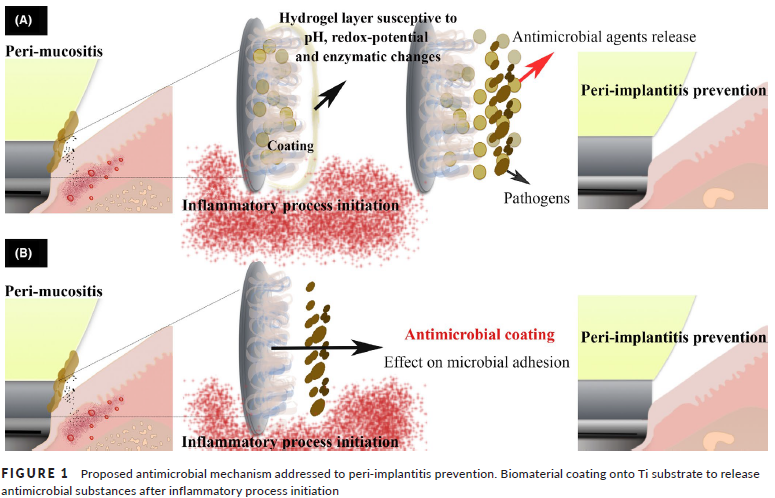
Figura 4: de Avila ED, et al. J Periodont Res. 2020;55:165–173. DOI:10.1111/jre.12707.
3. Cirurgias Regenerativas
Em casos avançados, com perda óssea significativa, intervenções cirúrgicas com enxertos ósseos e membranas, com objetivo de regeneração óssea guiada podem ser indicadas. Contudo, o sucesso depende da completa eliminação do biofilme e do controle da inflamação.
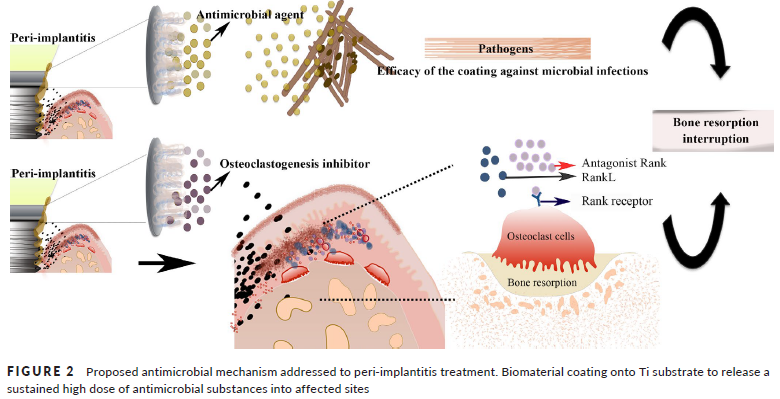
Figura 5: de Avila ED, et al. J Periodont Res. 2020;55:165–173. DOI:10.1111/jre.12707.
Prevenção
A prevenção da periimplantite começa já no planejamento cirúrgico e protético:
- Seleção adequada da superfície do implante: Superfícies moderadamente rugosas são preferidas por promoverem osseointegração, mas exigem controle mais rigoroso do biofilme.
- Design protético favorável: Evitar perfis de emergência convexos e ângulos de emergência >30° quando possível.
- Conexões protéticas de alto selamento: Conexões tipo Morse demonstraram melhor resistência à microinfiltração bacteriana.
- Programa de manutenção rigoroso: Revisões periódicas, controle de placa e reforço de higiene são essenciais para pacientes com implantes.
Impactos Financeiros e Reputacionais da Boa Prática Clínica em Periimplantite
A detecção precoce e o manejo eficaz da periimplantite geram impactos diretos não apenas na saúde bucal do paciente, mas também na sustentabilidade e reputação do consultório odontológico. A seguir, detalham-se os principais benefícios financeiros e profissionais decorrentes da prática clínica bem fundamentada:
1. Redução de retratamentos e custos operacionais
Intervenções tardias em casos de periimplantite frequentemente exigem cirurgias regenerativas, remoção de implantes e nova reabilitação protética — procedimentos de maior complexidade, custo e tempo clínico. O diagnóstico precoce permite condutas menos invasivas (como descontaminação mecânica e controle de fatores locais), reduzindo:
- Horas clínicas necessárias por caso;
- Custos com biomateriais e próteses;
- Ocorrência de falhas reabilitadoras.
2. Aumento da previsibilidade dos resultados
Implantes bem mantidos, mesmo diante de inflamações iniciais, têm maior chance de estabilização. Isso aumenta a longevidade dos tratamentos e reduz a rotatividade de casos com complicações.
3. Fidelização e confiança do paciente
A experiência do paciente está diretamente associada à sua percepção de segurança e acompanhamento contínuo. Ao demonstrar atenção preventiva e capacidade de resolução rápida de complicações, o profissional:
- Fortalece a relação de confiança;
- Diminui a chance de trocas de profissional;
- Estimula indicações espontâneas (marketing orgânico).
4. Valorização da imagem profissional
A atuação baseada em evidências, com condutas documentadas, protocolos claros e foco em prevenção de falhas, contribui para a construção de uma reputação sólida entre colegas, pacientes e parceiros. Isso se reflete em:
- Aumento do valor percebido da consulta e dos procedimentos;
- Maior aceitação de propostas de tratamento de alto valor agregado;
- Estímulo a parcerias clínicas e institucionais.
Essa visão ampliada da importância do diagnóstico e controle da periimplantite contribui para consolidar uma odontologia mais eficiente, valorizada e centrada na experiência do paciente — pilares essenciais para a prática clínica moderna.
Considerações Finais
A periimplantite representa um desafio crescente na implantodontia moderna. A abordagem integrada — que combina planejamento protético criterioso, seleção adequada de materiais e protocolos estruturados de manutenção — é fundamental não apenas para minimizar a ocorrência da doença, mas também para proteger a viabilidade econômica do consultório e fortalecer a reputação profissional. O diagnóstico precoce e o manejo eficaz reduzem a necessidade de retratamentos complexos, aumentam a previsibilidade clínica e promovem a fidelização dos pacientes. Nesse contexto, profissionais atualizados com a literatura científica e capacitados nas melhores práticas clínicas constroem resultados mais sustentáveis, confiáveis e valorizados tanto do ponto de vista técnico quanto do relacionamento com o paciente.
Referências
- Esposito M, et al. Cochrane Database Syst Rev. 2005; Issue 1. DOI: 10.1002/14651858.CD003815.pub2.
- Soulami S, et al. Clin Exp Dent Res. 2022;8:795–806. DOI:10.1002/cre2.594.
- de Avila ED, et al. J Periodont Res. 2020;55:165–173. DOI:10.1111/jre.12707.
- Kubasiewicz-Ross P, et al. Med Sci Monit. 2020;26:e920513. DOI:10.12659/MSM.920513.
Dra. Débora Laís Feijó Pinheiro | CRO 104446
Mestre e Doutoranda em Implantodontia e Periodontia | Cirurgiã Bucomaxilofacial | Professora da APCD | Fundadora da Clínica DPO
Com mais de 10 anos de experiência, Dra. Débora atua com foco em implantes, reabilitação oral e cirurgia bucomaxilofacial. Conduz cirurgias hospitalares de grande porte, reconstruções ósseas, atendimento de trauma em face no Hospital Beneficência Portuguesa de São Caetano do Sul. É mestre e doutoranda em Implantodontia, fundadora da Clínica DPO e professora nos cursos de especialização da APCD. Une prática clínica e formação acadêmica para ensinar técnicas atualizadas e manejo de complicações, com foco em ciência, resultado e aplicabilidade no consultório.
Membro do Comitê Científico da Skillia, plataforma de informação odontológica. Atua na curadoria de referências, redação e validação dos conteúdos técnicos e científicos gerados com apoio de inteligência artificial, garantindo qualidade, veracidade e alinhamento com as melhores práticas clínicas e éticas da odontologia.